Seit dem 09. Juni 2021 gilt das Gesetz zur digitalen Modernisierung von Versorgung und Pflege. Es trägt auch den Titel „Digitale-Versorgung-und-Pflege-Modernisierungs-Gesetz“, kurz DVPMG. Dieses Gesetz ändert zahlreiche andere Gesetze und Verordnungen, z. B. das SGB V und die DiGAV. Dabei geht das DVPMG weit über die Einführung von digitalen Pflegeanwendungen hinaus.
Zum Einstieg in das Thema „DiGA“ empfehlen wir Ihnen die folgenden Artikel:
Die meisten vom DVPMG betroffenen Anspruchsgruppen begrüßen die offensichtliche Intention: Die Gesundheitsversorgung inklusive der Pflege zu digitalisieren und so zu verbessern.
Aber es gibt auch viel Kritik. Und viele Medizinproduktehersteller sind sich der Konsequenzen nicht bewusst, die sich aus dem Gesetz für sie ergeben.
Sie finden hier den 172-seitigen Gesetzesentwurf des DVPMG vom 17.03.2021 einschließlich der Begründungen und hier die HTML-Version des verabschiedeten DVPMG vom 03.06.2021.
Die Unterschiede zwischen dem Entwurf und dem Beschluss des Ausschusses können Sie sich hier herunterladen.
1. Ziele: Was das DVPMG erreichen will
Das Digitale-Versorgung-und-Pflege-Modernisierungs-Gesetz möchte die Versorgung mit digitalen Gesundheitsanwendungen ausbauen und auf die Pflege ausweiten. Die Ziele sind:
- Qualität und Verfügbarkeit der Pflege verbessern
- Prozesse wie die Medikationsverschreibung und Dokumentation vereinfachen
- Patientensouveränität erhöhen
- Datensicherheit gewährleisten
- Leistungserbringer bei Datenschutzfolgeabschätzungen entlasten
2. Umsetzung: Wie das DVPMG diese Ziele erreichen will
Das Gesetz schafft die notwendigen gesetzlichen Voraussetzungen und Anreize dafür, dass diese Ziele erreicht werden können.
a) Erstattung von digitalen Pflegeanwendungen
Digitale Pflegeanwendungen sollen ähnlich den digitalen Gesundheitsanwendungen von den Kassen erstattet werden.
Beispiele für solche digitalen Pflegeanwendungen sind:
- Software, die bei der Medikamenteneinnahme unterstützt
- App und Sensor am Patienten, die davor warnen, wenn sich der Patient wundliegt
- Systeme, die Patienten dabei helfen, nichts zu vergessen (z. B. den Herd abzuschalten)
- Alarmsysteme für gestürzte Patienten
- Software, mit der Patienten das Gedächtnis trainieren können
- Systeme, die bei der Administration wie beim Ausfüllen von Anträgen unterstützen
b) Elektronische Dokumentation
Die Daten der (pflegebedürftigen) Patienten sollen in die elektronische Patientenakte (ePA) integriert werden. Patienten müssen über ein „stationäres Endgerät“ auf diese ePA zugreifen können.
Ab 2023 gilt das auch für eine zusätzliche elektronische Patientenkurzakte. Diese enthält auch die Notfalldaten.
Medikationsverschreibungen sollen in noch größerem Umfang elektronisch erfolgen.
c) Digitale Kommunikation
Die Telemedizin, insbesondere Videosprechstunden und sonstige digitale Kommunikation zwischen Pflegenden und Gepflegten, soll ermöglicht und gefördert werden.
Die technischen Voraussetzungen, insbesondere die Telematikinfrastruktur, sollen geschaffen bzw. weiter ausgebaut werden.
Viele Medizinprodukte sollen bzw. müssen offene Schnittstellen anbieten.
d) Datenschutz und Datensicherheit
Das Bundesamt für Sicherheit in der Informationstechnik (BSI) soll verstärkt in die Sicherheitsprüfung eingebunden werden.
Niedergelassenen Ärzte müssen keine Datenschutzfolgeabschätzung mehr vornehmen, wenn sie ihre Praxen gesetzeskonform an die Telematikinfrastruktur anschließen.
3. Welche Gesetze das DVPMG ändert
Dieses Kapitel nennt die Details des DVPMG. Wenn Sie daran nicht interessiert sind, dann scrollen Sie zum vierten Kapitel, das die Konsequenzen für die Medizinproduktehersteller beleuchtet.
a) Überblick
Das DVPMG ändert eine Vielzahl an Gesetzen:
- Erstes Buches Sozialgesetzbuch
- Fünftes Buch Sozialgesetzbuch
- Sechstes Buch Sozialgesetzbuch
- Elftes Buch Sozialgesetzbuch
- Krankenhausentgeltgesetz
- Bundespflegesatzverordnung
- Implantateregistergesetz
- Sozialgerichtsgesetz
- Digitale Gesundheitsanwendungen-Verordnung
- Arzneimittelverschreibungsverordnung
- Arzneimittelgesetz
- Apothekenbetriebsordnung
- Betäubungsmittelgesetz
- Zweites Gesetz über die Krankenversicherung der Landwirte
- Umsatzsteuergesetz
- Krankenhausfinanzierungsgesetz
- Versicherungsaufsichtsgesetz
- Aufhebung des Nutzungszuschlags-Gesetzes
- Gesundheitsversorgungs- und Pflegeverbesserungsgesetz
- Transplantationsgesetz
- Gesetze zur Regelung des sozialen Entschädigungsrechts
- BSI-Gesetz
- Apothekengesetz
Die folgenden Teilkapitel stellen die wichtigsten Änderungen vor.
b) SGB V
Die umfangreichsten Änderungen, die das DVPMG einführt, betreffen das fünfte Sozialgesetzbuch.
- Medikationspläne dürfen elektronisch erstellt werden.
- Es gibt einen Anspruch auf Heilmittel, die telemedizinisch erbracht werden.
- Ärzte dürfen digitale Gesundheitsanwendungen verordnen.
- Die Kassenärztlichen Vereinigungen stellen im Rahmen des Notdienstes telemedizinische Leistungen zur Verfügung.
- Der GBA trifft Regelungen für die Vergütung telemedizinischer Leistungen, insbesondere für die Vergütung von Videosprechstunden (maximal 30 % der Leistungen im jeweiligen Quartal). Das betrifft auch den Notdienst.
- Ein Strukturfonds, in den auch die Kassen einzahlen, soll telemedizinische Versorgungsformen fördern.
- Digitale Gesundheitsanwendungen sollen als Heilmittel sowie im Rahmen der Hebammenhilfe zur Anwendung kommen.
- Hersteller müssen wesentliche Änderungen an den Produkten nicht nur dem BfArM melden, sondern alle Änderungen dokumentieren.
- Die Hersteller müssen die Anforderungen an die Interoperabilität erfüllen, die vom BfArM festgelegt werden können.
- Das BSI legt jährlich die Anforderungen an die Informationssicherheit fest.
- Eine nationale eHealth-Kontaktstelle wird eingerichtet.
- Die Krankenkassen stellen alternativ zur elektronischen Gesundheitskarte eine „digitale Identität für das Gesundheitswesen barrierefrei zur Verfügung“.
- Die Rechte und Pflichten der gematik werden erweitert. So darf sie Komponenten und Dienste der Telematikinfrastruktur selbst betreiben. Auch hat sie das Recht, die Interoperabilitätsanforderungen an die digitalen Identitäten festzulegen.
- Die Versicherten dürfen auf den elektronischen Medikationsplan und die Patientenkurzakte zugreifen.
- Die Patientenkurzakte enthält auch Hinweise darauf, ob der Versicherte eine Erklärung zur Organspende gegeben hat.
- Die Kassenärztliche Bundesvereinigung legt nicht nur die Inhalte der ePA, des Medikationsplans und der Kurzakte fest, sondern auch die Anforderungen an die Interoperabilität. Dabei muss sie sich mit anderen Akteuren wie der gematik abstimmen.
- Verordnungen von häuslicher Krankenpflege sowie Verordnungen von außerklinischer Intensivpflege müssen elektronisch ausgestellt werden.
- Der grenzüberschreitende Austausch von Gesundheitsdaten soll ermöglicht werden. Dieser setzt aber die Einwilligung der Patienten voraus.
- Das telemedizinische Monitoring wird geregelt.
- Die Kassenärztlichen Vereinigungen müssen bei der Vermittlung telemedizinischer Angebote unterstützen.
- Hilfsmittel und Implantate, die bereits Daten über öffentlich zugängliche Netze übertragen, müssen den Datenaustausch mit digitalen Gesundheitsanwendungen erlauben.
- Ein nationales Gesundheitsportal soll errichtet werden, ebenso ein „Medizinischer Dienst Bund“.
c) SGB XI (Soziale Pflegeversicherung)
Auch am elften Sozialgesetzbuch nimmt das DVPMG zahlreiche Änderungen und Ergänzungen vor. Dazu zählen v. a. die neuen digitalen Pflegeanwendungen. Auf deren Erstattung haben pflegebedürftige Patienten nun Anspruch.
Voraussetzung ist auch hier, dass das BfArM die digitale Anwendung als notwendig erachtet und in ein neues Verzeichnis für digitale Pflegeanwendungen aufgenommen hat. Zudem ist die Erstattung auf 50 EUR pro Monat begrenzt.
„Eine digitale Pflegeanwendung ist eine im Wesentlichen auf digitalen Technologien beruhende Anwendung (typischerweise eine Software), die vom Hersteller dafür bestimmt ist, von Pflegebedürftigen oder deren Angehörigen genutzt zu werden, um miteinander zu interagieren oder um die „Beeinträchtigungen der Selbständigkeit oder der Fähigkeiten des Pflegebedürftigen zu mindern und einer Verschlimmerung der Pflegebedürftigkeit entgegenzuwirken, soweit die Anwendung nicht wegen Krankheit oder Behinderung von der Krankenversicherung oder anderen zuständigen Leistungsträgern zu leisten ist.“
Diese Pflegeanwendungen dürfen auch im Rahmen der Pflegeberatung zum Einsatz kommen.
Ähnlich wie bei den DiGA müssen die digitalen Pflegeanwendungen Gütekriterien erfüllen bezüglich:
- Gebrauchstauglichkeit: Barrierefreiheit, altersgerechte Nutzbarkeit
- Robustheit
- Verbraucherschutz
- Pflegebezogene Inhalte
- Grad der Unterstützung der Pflegebedürftigen, Angehörigen und Pflegeeinrichtungen
- Interoperabilität
d) DiGAV
Die DiGAV erfährt durch das DVPMG v. a. die folgenden Änderungen:
- Zusätzliche Informationen zur Verfügung stellen bei der Einreichung beim BfArM, z. B.
- über die Daten von Hilfsmitteln und Implantaten sowie die zugehörigen Nachweise der Datensicherheit
- über die Tätigkeiten bezüglich der betroffenen Hebammen und Heilmittel
- Pflicht zur Interoperabilität mit elektronischen Patientenakten konform einer in SGB V § 354 festgelegten Schnittstelle
- Recht des BfArM, Penetrationstests und ein Zertifikat für ein IT-Sicherheitsmanagementsystem zu verlangen
Lesen Sie hier mehr zu den Anforderungen der DiGAV.
e) Sonstiges
Das DVPMG ändert zudem weitere Gesetze. Das betrifft wegen der Möglichkeit der elektronischen Verschreibung v. a. Gesetze, die sich auf Arzneimittel beziehen.
4. Was das DVPMG für die Medizinproduktehersteller bedeutet
Dieses Kapitel nennt die Anforderungen an die Hersteller. Eilige Leser können direkt zur Zusammenfassung in Teilkapitel f) springen.
a) Eine Dokumentation des Produkts und dessen Änderungen ist verlangt
Die Hersteller sind verpflichtet,
„Veränderungen an der digitalen Gesundheitsanwendung zu dokumentieren. Das Bundesinstitut für Arzneimittel und Medizinprodukte kann die Vorlage der Dokumentation verlangen, wenn das Bundesinstitut für Arzneimittel und Medizinprodukte Kenntnis davon erhält, dass der Hersteller der Anzeigepflicht nach Satz 1 nicht nachgekommen ist.“
SGB V § 139e
Diese Dokumentation sollte eine Selbstverständlichkeit sein. Nun ist das Recht des BfArM klargestellt, diese Dokumentation anzufordern.
b) Die Anforderungen an die Interoperabilität können zum Problem werden
Die Interoperabilität ist eine explizite Qualitätseigenschaft des Medizinprodukts. Das Ministerium darf durch Rechtsverordnung regeln die
„Anforderungen an die Interoperabilität und die Erfüllung der Verpflichtung zur Integration von Schnittstellen […]“
SGBV § 139e(9)
Die Interoperabilität bezieht sich auf Schnittstellen zur elektronischen Patientenakte und zur elektronischen Patientenkurzakte.
Neu sind auch die Anforderungen an die Interoperabilität von Implantaten und Hilfsmitteln, die bereits „Daten über den Versicherten elektronisch über öffentlich zugängliche Netze an den Hersteller oder Dritte übertragen“.
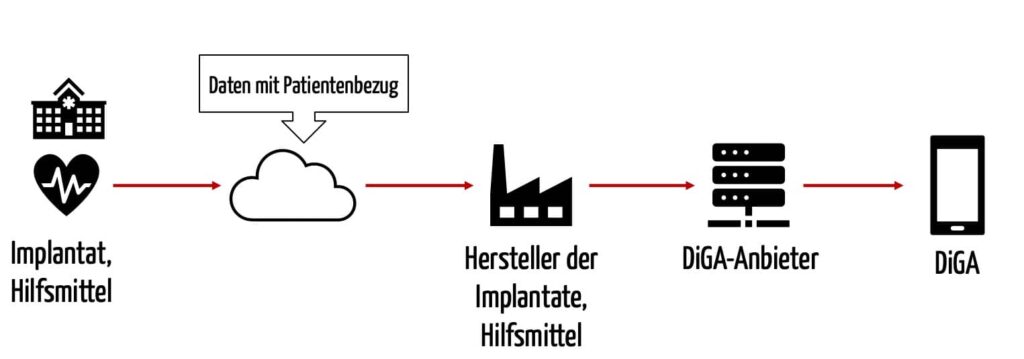
Das folgende Video setzt sich sehr kritisch mit dieser Anforderung auseinander.
Die zusätzlichen Interoperabilitätsanforderungen führen regelmäßig zu Änderungen an den Produkten.
Bestimmte Medizinprodukte müssen eine neue Schnittstelle anbieten. Die MDCG 2020-3 macht klar, dass ein „new channel of interoperability“ eine wesentliche Änderung darstellt. Damit fällt der „Bestandsschutz“ für alle DiGA, die noch unter der MDD in den Verkehr gebracht wurden.
Gepaart mit den Kosten für die Implementierung der Schnittstelle sowie die Umstellung auf die MDR und der eingeschränkten Verfügbarkeit von Benannten Stellen kann das zu einem existenziellen Problem für DiGA-Hersteller werden. Das dürfte genau das Gegenteil dessen sein, was der Gesetzgeber plante.
c) Die Anforderungen an den Datenschutz steigen
Das BSI wird ermächtigt, jährlich die Anforderungen an die Datensicherheit von digitalen Gesundheitsanwendungen nachzuweisen. Es muss ab 01. Juni 2022 die Prüfverfahren oder/und entsprechende Zertifikate festlegen, mit denen die Anforderungen der DSGVO nachgewiesen sind (s. DSGVO Artikel 42).
Das BfArM kann Penetrationstests und Sicherheitsgutachten verlangen. Ab dem 01. Januar 2022 kann es auch auf einem Zertifikat für ein Informationssicherheitsmanagementsystem bestehen. Das gilt auch für DiGA, die bereits ins Verzeichnis aufgenommen wurden.
d) Den Herstellern bieten sich neue Chance
Der Gesetzgeber hatte als Ziel, den Markt für digitale Gesundheits- und Pflegeanwendungen zu stärken. In der Tat bieten sich deren Herstellern neue Chancen:
- Sie profitieren von den neuen Erstattungsmöglichkeiten.
- Insbesondere ist ein neuer Markt für Pflegeanwendung geschaffen worden. Der Pflegemarkt ist riesig: Es gibt über 4 Mio. Pflegebedürftige. Die soziale Pflegeversicherung hat 2020 nach Auskunft des BMG über 45 Mrd EUR aufgewendet.
- Die Daten von Hilfsmitteln und Implantaten müssen auch Dritten zur Verfügung stehen. Die Verknüpfung dieser und anderer Daten ermöglicht neue Anwendungen und Geschäftsmodelle. Genau das war die Intention des Gesetzes.
f) Zusammenfassung für Hersteller
Hersteller sollten Folgendes tun, um den Anforderungen des DVPMG zu genügen:
- Software-Anforderungen
- Anforderungen an die Datensicherheit ergänzen
- Anforderungen an die Interoperabilität ergänzen, darunter
- elektronische Patientenakte,
- elektronische Patientenkurzakte und
- weitere Anforderungen für Implantate und Hilfsmittel
- Software-Design, Implementierung und Verifizierung
- Software-Architektur entsprechend ergänzen
- Software implementieren und verifizieren
- Penetrationstests durchführen, die jetzt für alle digitalen Gesundheitsanwendungen verpflichtend sind
- Ggf. Software neu „zulassen“ (s. Diskussion oben zur MDCG 2020-3)
- Zertifikate zur Datensicherheit anstreben
- Organisation: Informationssicherheitsmanagementsystem
- Produkt: ggf. Prüfzertifikat (kann auch für bereits gelistete DiGA gefordert werden)
- Im PMS-Plan aufnehmen, dass Änderungen vom BSI bzgl. dieser Anforderungen an die Datensicherheit jährlich überwacht werden (das BSI legt „in der Regel jährlich die von digitalen Gesundheitsanwendungen nachzuweisenden Anforderungen an die Datensicherheit […] fest“)
5. Kritik am DVPMG
a) Zu wenig Veränderung
Der ZVEI beklagt, dass das DVPMG kein Durchbruch sei, weil es nur eine von vielen Einzelmaßnahmen ist, aber keine übergeordnete Strategie erkennbar sei.
In eine ähnliche Richtung geht die Kritik des Bitkom, das einen digitalen Neustart in ein modernes, digitales Gesundheitswesen fordert. Das Gesetz reiche nicht aus.
Auch die Begrenzung der vertragsärztlichen Videosprechstundenleistungen auf 30 Prozent sei insbesondere in epidemischen Lagen nicht adäquat [Quelle].
b) Zu viel Digitalisierung
Die Ärzteschaft warnt vor zu viel Digitalisierung. Die Argumente sind erwartungsgemäß:
- Datenschutz: Es gäbe zentrale Datenspeicher, die die ärztliche Schweigepflicht „torpedierten“.
- Es würde in das Arzt-Patienten-Verhältnis eingegriffen.
- Die Ärztinnen und Ärzte seien nicht ausreichend involviert.
c) Wettbewerbsverzerrung und zu viel Macht für gematik
Dr. Doris Pfeiffer, die Vorsitzende des GKV-Spitzenverbands, sieht auch ein Problem im Machtzuwachs für die gematik.
„Die gematik schafft sich immer mehr direkte Schnittstellen und Zugänge zu den Versicherten und kann so direkten Einfluss auf die Art und Weise nehmen, wie die Versicherten die Digitalisierung des Gesundheitssystems erleben, ihre Gesundheit verstehen, welche Pfade beschritten und Produkte genutzt werden. Sie wird damit in die Lage versetzt, wesentliche Akteure wie die Ärzte und Krankenkassen zu umgehen. […] Eine gematik, die praktisch als staatliche Unterbehörde die auf den Markt zu bringenden Anwendungen nicht nur prüft und zertifiziert, sondern gleichzeitig eigene Produkte entwickelt und vermarktet, ist schlicht abzulehnen“.
5. Zusammenfassung & Fazit
Es gibt viel Kritik …
Wie üblich kommt die Kritik aus allen Ecken. Die Akteure kritisieren:
- Zu hoher Aufwand
- Bürokratie
- Kosten, z. B. für Änderung der Produkte und Neuzulassungen
- Kosten, um Datenschutzanforderungen zu erfüllen
- Schnellschuss
- Konsequenzen nicht bedacht (z. B. Konsequenzen durch die MCG 2020-3)
- Flickwerk statt digitaler Strategie
- Fehlsteuerung (Zyniker sehen bereits eine digitale Homöopathie voraus.)
- Gefährdung des Markts, den man aufbauen und schützen will
- Benachteiligung kleiner Firmen und Begünstigung großer (z. B. US-Konzerne)
- Eingriff in den Wettbewerb durch die gematik
- Eingriff in die Autonomie der Hersteller durch die Verpflichtung zur Öffnung von Schnittstellen
- Sonstiges
- Machtanhäufung durch Zentralisierung durch z. B. das nationale Gesundheitsportal und die erweiterten Rechte der gematik und des BfArM
- Zusätzliche Risiken für den Datenschutz
- Störung des Arzt-Patienten-Verhältnisses
aber …
Kritik zu äußern ist leicht. Aber die Interessen der Lobbyisten auszutarieren, ist eine fast unlösbare Aufgabe. Die Komplexität des Regelwerks ist nur schwer zu beherrschen. Dass der Entwurf des Änderungsgesetzes über 170 Seiten umfasst, ist kein Zufall.
Viele der Akteure, die über das Gesetz schimpfen, sind genau diejenigen, die durch Blockaden und das Verfolgen ihrer Partikularinteressen beigetragen haben, dass Deutschland in der Digitalisierung des Gesundheitswesens zurückgefallen ist.
Viele Abläufe im Gesundheitswesen mit seinen Silos sind ineffizient und zum Fremdschämen. 4 Mio. pflegebedürftige Menschen lassen sich nicht mehr mit den Ansätzen des letzten Jahrtausends versorgen. Das Urteil des Bundesarbeitsgerichts, das ausländischen Pflegekräften den Mindestlohn zubilligt, verschärft die Situation.
Jeden Versuch, dieses komplexe System voranzubringen, sollten wir begrüßen. Ein „weiter so“ geht nicht mehr.
Daher sollten wir anerkennen, dass Experten mit einem Blick von außen, z. B. die Schweizer Professorin Dr. Andrea Bellinger, Deutschland um das beneiden, was Jens Spahn und sein Ministerium geschafft haben. Dabei bezieht sich Frau Bellinger explizit auch auf das DVPMG.
Wünschen Sie Unterstützung, damit Ihre DiGA bzw. Ihre digitale Pflegeanwendung ins Verzeichnis des BfArMs aufgenommen wird? Wir helfen gerne. Nehmen Sie gleich Kontakt auf, z. B. über das Kontaktformular.
Änderungshistorie:
- 2023-01-27: Verweise aktualisiert